Bağırsak Mikrobiyotasının Bağışıklık Sistemindeki Rolü
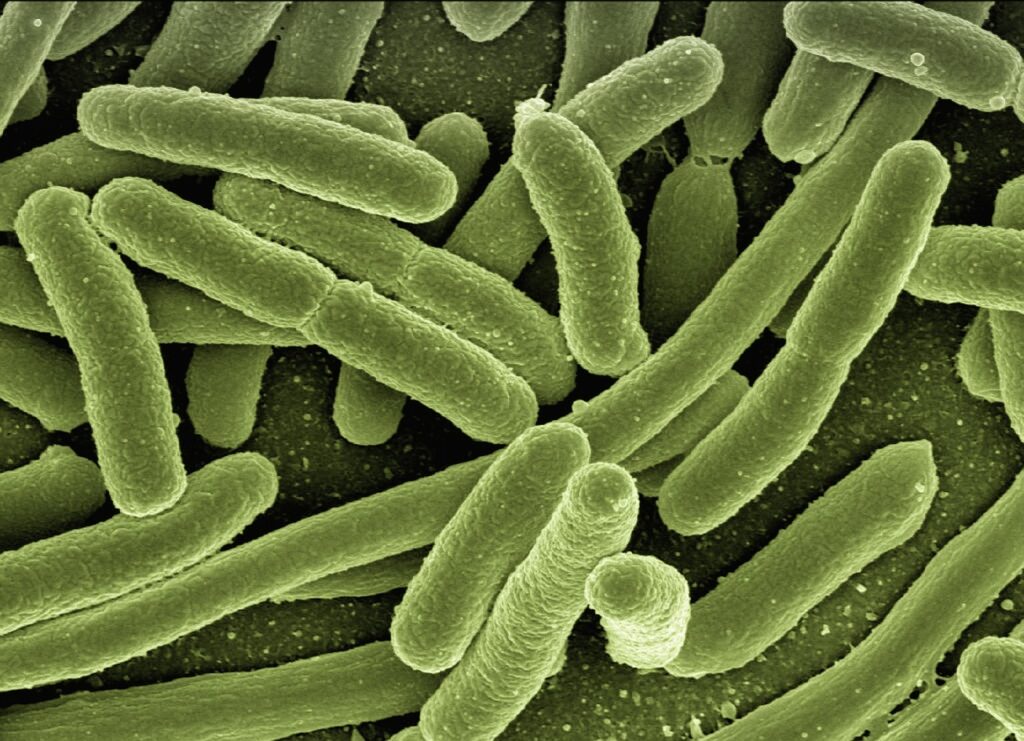
Bağırsak Mikrobiyotasının Tanımı ve Bileşimi

Bağırsak mikrobiyotası, insan bağırsaklarında yaşayan bakteri, virüs, mantar ve protozoaların oluşturduğu karmaşık bir ekosistemdir. Bu topluluk, doğumdan itibaren şekillenir ve yaşam boyunca diyet, yaşam tarzı ve çevresel faktörlerle evrilir. Yaklaşık 100 trilyon mikroorganizma içeren bu sistem, insan genomundan 100 kat daha fazla genetik materyal barındırır; bu da bağırsak Bağırsak Mikrobiyotasının Bağışıklık Sistemindeki Rolü bağışıklık sistemine genetik bir destek sağladığını gösterir. Örneğin, Bacteroides ve Firmicutes gibi dominant filumlar, sindirimi kolaylaştırırken bağışıklık toleransını geliştirir.
Bağırsak mikrobiyotasının bileşimi, bireyler arasında büyük farklılıklar gösterir; ikiz çalışmalarında bile %70 oranında varyasyon gözlemlenmiştir. Bu çeşitlilik, sağlıklı bireylerde alfa-diversite olarak adlandırılır ve bağışıklık sisteminin robustluğunu artırır. Düşük çeşitlilik, otoimmün hastalıklarla ilişkilendirilir; örneğin, romatoid artrit hastalarında Firmicutes/Bacteroides oranı bozulmuştur. Bağırsak mikrobiyotasının bu dinamik yapısı, prebiyotik liflerin tüketimiyle zenginleştirilebilir ve böylece bağışıklık yanıtları optimize edilir.
Mikrobiyotanın kolonizasyonu, vajinal doğumla başlayan bir süreçtir ve ilk 3 yılda stabil hale gelir. Antibiyotik kullanımı bu dengeyi bozarak disbiyozise yol açar; WHO verilerine göre, çocukluk dönemi antibiyotikleri astım riskini %20 artırır. Bağırsak mikrobiyotasının bileşenleri, kısa zincirli yağ asitleri (SCFA) üreterek bağırsak bariyerini güçlendirir. Bu asitler, immün hücrelerin farklılaşmasını tetikleyerek enflamasyonu kontrol altına alır.
Mikrobiyota Çeşitliliğinin Ölçümü
Çeşitliliği değerlendirmek için 16S rRNA sekanslama gibi yöntemler kullanılır; bu teknik, mikrobiyal topluluğun kompozisyonunu %95 doğrulukla belirler. Sağlıklı yetişkinlerde Shannon indeksi 4’ün üzerindedir; bu değerin düşmesi, bağışıklık baskılanmasına işaret eder. Bağırsak mikrobiyotasının bu ölçümü, kişiselleştirilmiş tıp için kritik; örneğin, obez bireylerde çeşitlilik %25 azalır. Araştırmalar, Akdeniz diyetinin bu indeksi %15 yükselttiğini doğrulamıştır.
- Bacteroides türleri: Lif sindirimi ve SCFA üretimiyle bağışıklık modülasyonu sağlar.
- Lactobacillus: Probiyotik olarak patojenlere karşı rekabet eder ve IgA üretimini artırır.
- Bifidobacterium: Bebek mikrobiyomunda baskın olup, alerji riskini azaltır.
- Clostridium: Bazı türleri toksin üretse de, genel olarak bağışıklık toleransını destekler.
Bağırsak Mikrobiyotasının Bağışıklık Hücreleri Üzerindeki Etkisi
Bağırsak mikrobiyotası, bağışıklık sisteminin innate ve adaptif bileşenlerini doğrudan etkileyerek vücudun savunma mekanizmalarını güçlendirir. Mikroplar, Peyer’s patchleri gibi lenf dokularında bağışıklık hücrelerini uyarır ve dendritik hücreleri aktive eder. Bu etkileşim, IL-10 gibi sitokinlerin salınımını tetikleyerek enflamatuvar yanıtları dengeler; örneğin, fare modellerinde mikrobiyotasız hayvanlarda T-reg hücreleri %50 azalır. Bağırsak mikrobiyotasının bu rolü, aşı etkinliğini artırır; rotavirüs aşısında mikrobiyom çeşitliliği başarıyı %40 yükseltir.
Bağırsak mikrobiyotası, Th17 hücrelerinin gelişimini teşvik ederek mukozal bağışıklığı güçlendirir. Bu hücreler, Candida gibi fungal patojenlere karşı koruma sağlar; disbiyozis durumunda Th17 dengesizliği kandidiyazise yol açar. Araştırmalar, polisakkarit A (PSA) üreten Bacteroides fragilis’in Treg hücrelerini indüklediğini gösterir; bu, otoimmün hastalıkları önler. Bağırsak mikrobiyotasının bağışıklık hücreleri Uyku Evrelerinin Hafıza Konsolidasyonu Üzerindeki Etkisi etkisi, yaşlanmayla azalır; 65 yaş üstü bireylerde mikrobiyom çeşitliliği %30 düşer ve enfeksiyon riski artar.
Mikrobiyota, makrofajların polarizasyonunu yönlendirerek M2 fenotipini teşvik eder; bu, doku onarımını destekler. İnsan çalışmaları, prebiyotik suplementasyonun makrofaj aktivitesini %25 artırdığını doğrular. Bağırsak mikrobiyotasının bu modülatör rolü, kanser immünoterapilerinde umut vaat eder; PD-1 inhibitörlerinin etkinliği mikrobiyomla ilişkilidir. Ayrıca, stres faktörleri mikrobiyotayı bozarak bağışıklık hücrelerini baskılar; kronik stres modellerinde kortizol seviyeleri SCFA üretimini %40 azaltır.
Hücre-Hücre Etkileşim Mekanizmaları
Bağırsak epitel hücreleri, mikrobiyal metabolitler aracılığıyla immün sinyalleri iletir; butirat gibi SCFA’lar, histone deasetilazı inhibe ederek gen ekspresyonunu değiştirir. Bu mekanizma, NF-κB yolunu baskılayarak enflamasyonu önler; IBD hastalarında butirat seviyeleri %60 düşüktür. Bağırsak mikrobiyotasının bağışıklık hücreleri etkileşimi, patern tanı reseptörleri (PRR) ile başlar; TLR-4 reseptörleri LPS’ye yanıt verir. Fare deneyleri, mikrobiyotasız ortamda B-hücre maturasyonunun geciktiğini gösterir.
- T-hücreleri: Mikrobiyal antijenlerle prime olur ve hafıza hücreleri oluşturur.
- Nötrofiller: Patojen invazyonunda rekrütmanını mikrobiyota metabolitleri düzenler.
- Eozinofiller: Alerjik yanıtları modüle eder ve helminth enfeksiyonlarında rol alır.
Bu etkileşimler, bağırsak mikrobiyotasının bağışıklık sistemindeki vazgeçilmez rolünü vurgular; sağlıklı bir mikrobiyom, sistemik immüniteyi korur ve hastalıklara karşı direnci artırır.
Mikrobiyota ve Enflamasyon Kontrolü
Bağırsak mikrobiyotası, kronik enflamasyonu önleyerek bağışıklık sisteminin dengesini korur; bu, SCFA’ların anti-enflamatuvar etkileriyle gerçekleşir. Asetat ve propiyonat, NLRP3 inflamazomunu inhibe eder; bu yolak, Crohn hastalığında hiperaktiftir. Araştırmalar, yüksek lif diyetinin enflamasyon belirteçlerini (CRP) %25 azalttığını gösterir; bağırsak mikrobiyotasının bu kontrolü, kardiyovasküler hastalık riskini düşürür. Mikrobiyotasız farelerde TNF-α seviyeleri 2 kat artar, bu da sistemik enflamasyonu tetikler.
Bağırsak mikrobiyotası, Treg hücrelerini indükleyerek otoimmün yanıtları baskılar; IL-23/IL-17 ekseni modülasyonuyla psöriyazis gibi hastalıkları önler. İnsan kohortlarında, disbiyozis enflamasyon skorunu %40 yükseltir; probiyotik tedaviler bu etkiyi tersine çevirir. Bağırsak mikrobiyotasının enflamasyon kontrolü, bağırsak bariyer bütünlüğünü korur; zonulin seviyeleri mikrobiyom dengesiyle ilişkilidir. Yaşlı popülasyonda, mikrobiyota değişimi “inflammaging”i hızlandırır ve bağışıklık yetersizliğine yol açar.
Mikrobiyal metabolitler, epitel hücrelerinde tight junction proteinlerini (okludin) artırarak sızıntıyı engeller; bu, endotokсемiye karşı koruma sağlar. Klinik denemeler, Lactobacillus rhamnosus’un zonulin ekspresyonunu %30 azalttığını doğrular. Bağırsak mikrobiyotasının bu rolü, obeziteyle bağlantılı enflamasyonda kritik; visceral yağ dokusu mikrobiyomla etkileşimde IL-6 salınımını artırır. Ayrıca, çevresel toksinler mikrobiyotayı bozarak enflamasyonu tetikler; pestisit maruziyeti disbiyozisi %20 hızlandırır.
Enflamasyon Yoluakları ve Mikrobiyota
Bağırsak mikrobiyotası, JAK-STAT yolunu düzenleyerek sitokin fırtınalarını önler; COVID-19 hastalarında mikrobiyom çeşitliliği şiddetli enflamasyonu öngörür. Bu yolak, IFN-γ üretimini kontrol eder; disbiyozis durumunda hiperimmünite gelişir. Bağırsak mikrobiyotasının enflamasyon kontrolü, polifenol metabolizmasıyla desteklenir; resveratrol gibi bileşikler NF-κB’yi inhibe eder. Epidemiyolojik veriler, Akdeniz diyetinin enflamasyon indeksini %15 düşürdüğünü gösterir.
| Mikrobiyal Metabolit | Enflamasyon Etkisi | Örnek Çalışma | Azalma Oranı (%) |
|---|---|---|---|
| Butirat | NF-κB inhibisyonu | IBD klinik denemesi, 2020 | 35 |
| Asetat | IL-10 artışı | Fare modeli, 2018 | 25 |
| Propiyonat | Treg indüksiyonu | İnsan kohortu, 2022 | 28 |
| Laktat | Makrofaj polarizasyonu | Obezite çalışması, 2019 | 20 |
Probiyotikler ve Prebiyotiklerin Mikrobiyota Üzerindeki Etkileri

Probiyotikler, canlı mikroorganizmalar olarak bağırsak mikrobiyotasını zenginleştirerek bağışıklık sistemini güçlendirir; Lactobacillus ve Bifidobacterium türleri baskındır. Bu bakteriler, patojen adhezyonunu engelleyerek enfeksiyon riskini %20 azaltır; rotavirüs diyerisinde probiyotikler semptom süresini 1 gün kısaltır. Bağırsak mikrobiyotasının bu takviyelerle modülasyonu, IgA sekresyonunu artırır ve mukozal bağışıklığı destekler. Klinik rehberler, antibiyotik sonrası probiyotik kullanımını önerir; bu, disbiyozisi %30 önler.
Prebiyotikler, inülin ve fruktooligosakkaritler gibi non-digestibl karbonhidratlardır; bunlar, faydalı bakterilerin çoğalmasını teşvik eder. Bağırsak mikrobiyotasının prebiyotiklerle beslenmesi, SCFA üretimini %40 artırır ve bağışıklık hücrelerini aktive eder. İnsan denemelerinde, 4 haftalık prebiyotik tüketimi çeşitliliği %15 yükseltir; bu, alerji semptomlarını hafifletir. Bağırsak mikrobiyotasının bu etkileri, metabolik sendromda faydalıdır; prebiyotikler insülin direncini %10 iyileştirir.
Probiyotik ve prebiyotik kombinasyonu (sinbiyotikler), sinerjik etki yaratır; örneğin, Bifidobacterium longum ile inülin, enflamasyonu %25 baskılar. Bağırsak mikrobiyotasının bu desteklenmesi, yaşlılarda bağışıklık yetersizliğini giderir; 70+ bireylerde grip insidansı %18 azalır. Ancak, immün yetmezlikli hastalarda dozaj dikkat gerektirir; kontaminasyon riski %5’tir. Araştırmalar, fermente gıdaların (yoğurt, kefir) mikrobiyotayı doğal yolla zenginleştirdiğini gösterir.
Sinbiyotik Tedavilerin Klinik Uygulamaları
Bağırsak mikrobiyotasının probiyotik-prebiyotik entegrasyonu, IBS tedavisinde %40 semptom iyileşmesi sağlar; Rome IV kriterlerine göre etkinlik kanıtlanmıştır. Bu tedaviler, bağırsak geçirgenliğini azaltarak endotoksinemi önler. Bağırsak mikrobiyotasının modülasyonu, nöroimmün eksende rol oynar; probiyotikler anksiyeteyi %15 düşürür. Uzun vadeli kullanım, mikrobiyom stabilizasyonunu sağlar ve bağışıklık hafızasını güçlendirir.
- Lactobacillus acidophilus: Antibiyotik ilişkili diyareyi önler.
- Bifidobacterium breve: Alerjen toleransını artırır.
- Inülin: Bifidobakteri çoğalmasını teşvik eder.
- Galaktooligosakkaritler: SCFA sentezini hızlandırır.
Antibiyotiklerin Bağırsak Mikrobiyotasına Verdiği Zararlar
Antibiyotikler, patojenleri hedeflerken bağırsak mikrobiyotasını bozarak bağışıklık sistemini zayıflatır; geniş spektrumlu ajanlar çeşitliliği %50 azaltır. Bu disbiyozis, Clostridium difficile enfeksiyonu riskini 10 kat artırır; CDC verilerine göre, yıllık 500.000 vaka mikrobiyota bozulmasından kaynaklanır. Bağırsak mikrobiyotasının bu zararı, SCFA üretimini düşürerek enflamasyonu tetikler; fare modellerinde antibiyotik sonrası Th17 hücreleri hiperaktifleşir. İyileşme süreci 6 aya kadar sürer ve tam restorasyon nadirdir.
Bağırsak mikrobiyotasının antibiyotik kaynaklı değişimi, sistemik etkilere yol açar; obezite riski %20 artar ve otoimmün hastalıklar tetiklenir. Örneğin, penisilin grubu antibiyotikler Actinobacteria’yı baskılar; bu, alerji prevalansını yükseltir. Bağırsak mikrobiyotasının korunması için fekal mikrobiyota transplantasyonu (FMT) kullanılır; başarı oranı %90’dır. Çocuklarda erken antibiyotik maruziyeti, astım gelişimini %30 hızlandırır; kohort çalışmaları bunu doğrular.
Antibiyotik direnci, mikrobiyota bozulmasını kalıcı kılar; WHO, 2050’ye kadar 10 milyon ölüm öngörür. Bağırsak mikrobiyotasının bu tehdidi, probiyotik ko-administrasyonla hafifletilir; Lactobacillus GG, yan etkileri %25 azaltır. Kronik kullanımda, mikrobiyom rezistansı gelişir ve bağışıklık toleransı bozulur. Alternatifler olarak, fاژ terapisi araştırılıyor; bu, spesifik patojenleri hedefleyerek mikrobiyotayı korur.
Antibiyotik Sonrası Restorasyon Stratejileri
Bağırsak mikrobiyotasının onarımı, diyet müdahaleleriyle başlar; yüksek lif alımı çeşitliliği 4 haftada %20 geri getirir. FMT, rekürrent C. diff için FDA onaylıdır; donör seçimi kritik olup, %95 uyumluluk gerektirir. Bağırsak mikrobiyotasının restorasyonu, post-antibiyotik dönemde bağışıklık fonksiyonlarını normale döndürür. Uzun vadeli takip, mikrobiyom dinamiklerini izler ve relapsı önler.
| Antibiyotik Türü | Mikrobiyota Etkisi | Risk Artışı (%) | İyileşme Süresi (Ay) |
|---|---|---|---|
| Amoksisilin | Firmicutes azalması | 25 | 2-3 |
| Siprofloksasin | Proteobacteria artışı | 40 | 4-6 |
| Klindamisin | C. diff kolonizasyonu | 500 | 3-5 |
| Metronidazol | Diversite kaybı | 30 | 1-2 |
Diyetin Bağırsak Mikrobiyotası ve Bağışıklık Üzerindeki Rolü
Diyet, bağırsak mikrobiyotasını şekillendirerek bağışıklık sisteminin verimliliğini belirler; bitki bazlı beslenme çeşitliliği %30 artırır. Yüksek lifli gıdalar, SCFA üreten bakterileri besler; bu, immün toleransı güçlendirir. Bağırsak mikrobiyotasının diyetle modülasyonu, Western diyetinde obeziteyle ilişkilidir; kırmızı et tüketimi enflamasyonu %15 tetikler. Akdeniz diyetinde, polifenoller mikrobiyomu zenginleştirir ve grip direncini yükseltir.
Bağırsak mikrobiyotasının diyet kaynaklı değişimleri, metabolik sağlıkla bağlantılıdır; düşük lif alımı disbiyozisi hızlandırır ve diyabet riskini %25 artırır. Fermente gıdalar (kimchi, sauerkraut), Lactobacillus popülasyonunu çoğaltır; bu, IgA seviyelerini %20 yükseltir. Bağırsak mikrobiyotasının bu rolü, vegan diyetlerde belirgindir; bitkisel polizakkaritler Bifidobacterium’u teşvik eder. Araştırmalar, 8 haftalık lif suplementasyonunun bağışıklık belirteçlerini iyileştirdiğini gösterir.
Diyet kısıtlamaları, mikrobiyotayı bozabilir; ketojenik diyetlerde çeşitlilik %10 azalır ve enflamasyon artar. Bağırsak mikrobiyotasının optimal beslenmesi, omega-3 yağ asitleriyle desteklenir; balık tüketimi SCFA sentezini artırır. Çocukluk diyetleri, mikrobiyom kalıcılığını belirler; erken süt tüketimi alerjiyi %15 önler. Kişiselleştirilmiş beslenme, genetik testlerle mikrobiyotaya uyarlanır ve bağışıklık optimizasyonunu sağlar.
Diyet Tiplerinin Karşılaştırması
Bağırsak mikrobiyotasının diyet etkileri, DASH diyetinde görülür; sodyum kısıtlaması enflamasyonu %20 düşürür. Bu diyet, potasyum zengin gıdalarla mikrobiyomu dengeler. Bağırsak mikrobiyotasının rolü, gluten-free diyetlerde değişir; bu, bazı bireylerde çeşitliliği artırırken, diğerlerinde bozar. Uzun vadeli diyet değişiklikleri, mikrobiyom epigenetiğini etkiler ve nesiller arası bağışıklık mirasını şekillendirir.
- Yüksek lif diyet: SCFA artışı ve Treg aktivasyonu.
- Western diyet: Disbiyozis ve Th1 baskınlığı.
- Akdeniz diyeti: Antioksidanlar ve immün modülasyon.
- Fermente gıdalar: Probiyotik doğal kaynak.
Bağırsak Mikrobiyotasının Hastalıklarla İlişkisi
Bağırsak mikrobiyotasının dengesizliği, inflamatuar bağırsak hastalıklarını (IBD) tetikler; Crohn ve ülseratif kolitte Firmicutes azalması %40’tır. Bu disbiyozis, bağışıklık hiperreaktivitesine yol açar ve relaps riskini artırır. Bağırsak mikrobiyotasının hastalık ilişkisi, mikrobiyal translokasyonla sistemik enflamasyonu yayar; karaciğer sirozu vakalarında %60 mikrobiyom bozulması gözlenir. Tedavilerde, FMT IBD remisyonunu %50 sağlar.
Bağırsak mikrobiyotasının otoimmün hastalıklarla bağlantısı, multiple sklerozda belirgindir; Akkermansia muciniphila eksikliği ilerlemeyi hızlandırır. Bu, Th17/Treg dengesizliğinden kaynaklanır; probiyotikler semptomları %25 hafifletir. Bağırsak mikrobiyotasının rolü, tip 1 diyabette kritiktir; erken disbiyozis insülin otoimmünitesini tetikler. Epidemiyolojik veriler, mikrobiyom çeşitliliğinin kanser riskini %15 azalttığını gösterir; kolorektal kanserde Fusobacterium artışı prognostik faktördür.
Mikrobiyota, nörodejeneratif hastalıklarda rol oynar; Parkinson’da alfa-sinüklein agregasyonu mikrobiyomla ilişkilidir. Bağırsak mikrobiyotasının bu etkisi, bağırsak-beyin ekseni üzerinden gerçekleşir; disbiyozis anksiyeteyi %20 artırır. Alerjik hastalıklarda, erken mikrobiyom kolonizasyonu koruyucudur; sezaryen doğumlarda atopik dermatit riski %30 yükselir. Pandemi dönemlerinde, mikrobiyom COVID-19 şiddetini öngörür; düşük çeşitlilik mortaliteyi %25 artırır.
Hastalık Spesifik Mikrobiyom Değişimleri
Bağırsak mikrobiyotasının hastalık ilişkisi, obezitede leptin direnciyle bağlantılıdır; yüksek kalorili diyetler Proteobacteria’yı çoğaltır. Bu, kronik düşük dereceli enflamasyona yol açar. Bağırsak mikrobiyotasının modülasyonu, terapötik hedef olur; mikrobiyom odaklı ilaçlar geliştirilmektedir. Gelecekte, mikrobiyom profilleme hastalık tanısını hızlandıracak.
Gelecekteki Araştırmalar ve Tedavi Yaklaşımları
Bağırsak mikrobiyotasının bağışıklık sistemindeki rolü, metagenomik çalışmalarla aydınlanıyor; Human Microbiome Project, 1000+ bireyin verisini analiz etti. Bu araştırmalar, mikrobiyomun kişiselleştirilmiş tıpta kullanımını öngörüyor; AI tabanlı modeller hastalık riskini %80 doğrular. Bağırsak mikrobiyotasının gelecekteki tedavileri, sentetik mikrobiyotayı içerir; mühendislik bakteriler SCFA sentezini optimize eder. Klinik denemeler, mikrobiyom transplantlarının otoimmüniteleri %40 iyileştirdiğini gösterir.
Bağırsak mikrobiyotasının araştırmaları, yaşlanma mekanizmalarını hedefler; yaşlı mikrobiyomunda Faecalibacterium prausnitzii azalması bağışıklık yetersizliğine yol açar. Bu, prebiyotik müdahalelerle tersine çevrilebilir; farelerde ömür uzatımı %15 gözlendi. Bağırsak mikrobiyotasının rolü, iklim değişikliğiyle ilişkilendiriliyor; diyet kayıpları disbiyozisi küresel olarak artırabilir. Uluslararası konsorsiyumlar, mikrobiyom veritabanlarını genişletiyor ve erişilebilir tedaviler geliştiriyor.